Periferna vaskularna bolest
| Periferna vaskularna bolest | |
|---|---|
lat. | claudicatio intermittens |
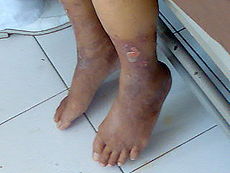 | |
| Periferna vaskularna bolest sa čirevima (Ulcus cruris) | |
| Specijalnost | Vaskularna hirurgija |
| Klasifikacija i eksterni resursi | |
| ICD-10 | I73.9 |
| ICD-9 | 443.9 |
| DiseasesDB | 31142 |
| eMedicine | med/391 emerg/862 |
| MeSH | D016491 |
Periferna vaskularna bolest (PVB), periferna arterijska bolest (PAB) ili periferna arterijska okluzivna bolest (PAOB), obuhvata sve akutne ili hronične poremećaje u snabdevanju krvlju izvan srca i mozga uzrokovane opstrukcijom velikih arterija u vratu (karotidnih i vertebralnih), trbuhu (mezenteričnih i bubrežnih), rukama i nogama.[1]
Perifernu vaskularnu bolest mogu izazvati ateroskleroza, zapaljenjski procesi u zidu arterija i embolusi ili krvni ugrušci unutar krvnog suda praćeni suženjem ili začepljenjem lumena arterija.[2]
Epidemiologija[uredi | uredi kod]
Prevalenca periferne vaskularne bolesti u opštoj populaciji u svetu, kreće se između 12 i 14 procenata, i raste sa starenjem i do 20 procenata kod osoba starijih od 70 godina.[3] PVB je epidemiološki istraživana u mnogim zemljama, uključujući i nekoliko u Evropi. U nedavnoj studiji koja je obuhvatila populaciju od 60 do 90 godina u Švedskoj, prevalenca PVB bila je 18%, od čega su intermitentne klaudikacije bile 7%. Prevalenca kritične ishemije perifernog mišića je registrovana u 0,4 % ispitanika preko 60 godina starosti u švedskoj studiji. Procenjena godišnja incidenca kritične ishemije donjih udova kreće se od 500 do 1.000 novoobolelih na 1.000.000 stanovnika, sa većom incidencom kod pacijenata sa šećernom bolešću.
Periferna vaskularna bolest pogađa svakog trećeg dijabetičara starijeg od 50 godina. Brojna istraživanja kod dijabetesa (tip 1 i 2), pokazala su da je glukoregulacije značajno više povezan sa mikrovaskularnom bolešću nego sa makrovaskularnim oštećenjima velikih krvnih sudova. To se objašnjava činjenicom da patološke promene u malim krvnim sudovima značajno više utiču na njihovu veću osetljivost na hronično povišen nivo glukoze nego što je to slučaj sa aterosklerozom koja se javlja u većim arterijama. Zato uprkos velike prevalence, kardiovaskularnog rizika i mogućih fatalnih posledica (moždani i srčani udar), samo 25% pacijenata sa perifernom vaskularnom bolesti zahtevaju lečenje.
Kod 70 do 80 % obolelih bolest je asimptomatska, a samo je kod malog broja obolelih potrebna revaskularizacija ili amputacija jednog ili oba uda.[4]
Lice sa perifernom vaskularnom bolesti, imaju četiri do pet puta veći rizik od srčanog ili moždanog udara. U studiji (engl. National Health and Nutrition Examination Survey (NHANES)) sprovedenoj od 1999. do 2000. utvrđeno je da periferna vaskularna bolest „pogađa“ oko 5 miliona odraslih osoba u SAD.
Učestalost PVB značajno je povezana sa godinama starosti: neuobičajena je pre 50 godine, sa postepenim porastom u starijoj dobi. Učestalost simptomatske PVB povećava se sa starošću, sa oko 0,3% godišnje za muškarce starosti od 40-55 godina, na oko 1% godišnje za muškarce starije od 75 godina. Od periferna vaskularna bolest boluje 12 do 20% Amerikanaca starijih od 65 godina.[5]
U nedavnoj studiji sprovedenoj u Nemačkoj, prevalenca simptomatskih i asimptomatskih PVB kod muškaraca starosti 45-49 godina je 3%, sa porastom na 18,2% kod muškaraca starosti 70-75 godina. Odgovarajuće vrednosti za žene su 2,7% i 10,8%.[6]
Odnos prevalence između muškaraca i žena su nesrazmerne. Postoje, međutim, nagoveštaji o izjednačavanju incidence između polova sa starošću. Izraženiji odnosi incidence među polovima se sve manje prijavljivuju, ali takođe pokazuju i snažnu vezu sa starosnom dobi. U Framingham studiji incidenca intermitentnih klaudikacija raste sa 0,4 na 1.000 muškaraca starosti 35-45 godina, sa 6 na 1.000 muškaraca starosti 65 i više godina. Incidenca kod žena (u istoj studiji) iznosila je otprilike polovinu u odnosu na muškarce, ali sa približavanjem u starijoj životnoj dobi.[7]
Učestalost velikih amputacija donjih udova, kao posledica PVB, na godišnjem nivou je između 120 do 500 na milion ljudi u opštoj populaciji, od čega je otprilike jednak broj amputacija iznad i ispod kolena. Prognoza za takve pacijente je loša. Ishodi kod dvogodišnjeg praćenja amputacija ispod kolena su 30% smrtnih ishoda, 15% amputacija iznad kolena, 15% kontralateralnih amputacija i kod samo 40% amputacija dobija puna pokretljivost.[8]
Etiologija[uredi | uredi kod]
| Način života | Biohemijske ili fiziološke karakteristike | Lične karakteristike |
|---|---|---|
| Ishrana bogata mastima, holesterolom i kalorijama | Povišen ukupni holesterol u plazmi (LDL holesterol) | Starost |
| Zloupotreba duvana | Povišen krvni pritisak | Pol |
| Fizička neaktivnost | Povišeni trigliceridi u plazmi | u porodičnoj istoriji periferna vaskularna bolest ili neka druga vaskularna bolest |
| Prekomerna upotreba alkohola
(umerena upotreba može biti zaštita) |
Povišen šećer u krvi
Gojaznost |
U ličnoj istoriji periferna vaskularna bolest ili koronarna bolest |
| - | Trombogeni faktori | - |
Ateromatozne promene su glavni faktor koji dovode do suženja lumena arterija. Proces u arterijama godinama napreduje i na kraju dovodi do atrofije, ishemije i nekroze (gangrena) tkiva koja se iz njih snabdevaju krvlju. Kliničkom zbivanja, koja su direktna posledica ateroskleroze, u vezi su sa procesom oksidacije LDL lipida koji bivaju zarobljeni u ekstracelularnom prostoru subendotela. Ovi oksidisani lipidi aktiviraju NFkB-like faktor transkripcije i indukuju ekspresiju gena koji sadrže receptore za NFkB. Proteinski proizvodi ovih gena pokreću zapaljenski odgovor koji vodi ka razvoju masnih naslaga. Napredovanje ovog procesa je povezano sa aktivacijom gena koji indukuju arterijsku kalcifikaciju, što dovodi do promene mehaničkih karakteristika zida arterije i predisponira rupturu plaka na mestima koja su infiltrisana monocitima. Na mestima rupture plaka, krv je izložena tkivnom faktoru što dovodi do tromboze.[9]
Najvažniji uzroci za nastanak i razvoj periferene vaskularni bolesti su;
Pušenje[uredi | uredi kod]

Pušenje – zloupotreba duvana u bilo kom obliku je jedan od najvažnijih spoljašnjih uzroka PVB. U nekoliko epidemioloških studija, pokazano je da je pušenje važan faktor rizika i da je zavisno od doze težina posledica veća.[10] Pušači imaju do desetostruko veći rizik za PVB u odnosu na nepušače. Ispostavilo se da je pušenje veći faktor rizika za PVB nego za ishemijsku bolest srca (IBS), i u većini studija pacijenti sa klaudikacijama bili su pušači u nekom trenutku života.[11]
Dokazano je da izloženost udisanju dima iz okoline dovodi do promena na krvnim sudovima zbog dejstva (butandion monoksiida) koji je prethodnik ateroskleroze. Efekti nikotina na krvne sudove pušača su brojni, i karakterišu se: porastom sistolnog i dijastolnog krvnog pritiska, ubrzanjem srčanog rada, povećanom potrošnjom kiseonika, porastom minutnog volumena, povećanjem nadražnjivosti miokarda, smanjenjem otpora koronarnih krvnih sudova i povećanjem protoka (periferna vazokonstrikcija u koži i vazodilatacija u mišićima). Nikotin takođe povećava agregaciju trombocita, povećava koncentraciju glukoze, masnih kiselina, kortizola, vazopresina i beta endorfina. Neki od navedenih poremećaja predstavlja faktore u nastanku ateroma i tromboze krvnih sudova što pogoduje razvoju PVB.
Prestanak pušenja je udružen sa brzim opadanjem incidence klaudikacija, koja sa izjednačava sa onom kod nepušača posle godinu dana od prestanka pušenja.[12]
Šećerna bolest[uredi | uredi kod]
Šećerna bolest – Dijabetičari su u dva do četiri puta većem riziku od PVB zbog promena endotela i glatke muskulature u periferniim arterijama. Oko 70% netraumatskih amputacija izvede se kod dijabetičara. Posebnom riziku za amputaciju izloženo je oko 30% dijabetičara pušača u roku od 5 godine od pojave bolesti.
Šećerna bolest je drugi faktor rizika posebno važan za razvoj PVB. Ovo je svakako tačno kod razvoja težih oboljenja, posebno gangrena i ulceracija, ali i za intermitentne kaludikacije. Povezanost sa dijabetesom može se uporediti sa onom za IBS. Podaci o povezanosti dijabetesa sa PVB su kontradiktorni u svetlu multivarijantnih analiza, ali trajanje i težina dijabetesa pogoršava rizik od nastanka PAB.[13]
Dislipidemija[uredi | uredi kod]
Dislipidemija – visoke vrednosti ukupnog holesterola, LDL holesterola i triglicerida u direktnoj su korelaciji sa pojavom PVB.
| Nivo mg/dL | Nivo mmol/L | Tumačenje rezultata |
| <150 | <1.69 | Normalan nivo, mali rizik |
| 150-199 | 1.70-2.25 | Povećan nivo |
| 200-499 | 2.26-5.65 | Visok |
| >500 | >5.65 | Vrlo visok (visok rizik) |
| Nivo mg/dL | Nivo mmol/L | Tumačenje |
| < 200 | < 5.0 | Poželjan nivo, mali rizik |
| 200–240 | 5.2–6.2 | Granica visokog rizika |
| > 240 | > 6.2 | Visok rizik |
- LDL holesterol, se naziva još i "loš holesterol" – Većina ljudi bi trebalo da teži nivou manjem od 100 mg/dl (< 2,6 mmol/l). Međutim, ljudi koji već imaju bolest srca i krvnih sudova treba da teže prema vrednosti manjoj od 70 mg/dl. (1,81 mmol/l),[16]
- HDL holesterol, je "dobar holesterol". Ova vrsta holesterola prihvata loš holesterol i doprema ga u jetru, gde se filtrira i eliminiše iz tela. Tako HDL holesterol smanjuje količinu lošeg holesterola u organizmu. Treba težiti da njegova vrednost bude 60 mg/dl (> 1,54 mmol/l)ili više.
- Trigliceridi nisu holesterol, već vrsta „plivajuće“ masnoće u krvi. Kao i sa lošim holesterolom, osobe sa visokim nivoom triglicerida imaju povećan rizik od kardiovaskularnih bolesti. Cilj svakog bolesnika treba da bude vrednost triglicerida manja od 150 mg/dl (< 1,7 mmol/l).
Kada govorimo o visokom riziku povišenih vrednosti holesterola mi zapravo mislimo na visok nivo LDL-lošeg holesterola i triglicerida i nizak nivo dobrog HDL holesterola. Iako je ukupni holesterol (koji je zbir LDL i HDL holesterola) ispod 200 mg/dl većina lekara ne fokusira se na ovaj broj;[17]
Neko može imati ukupni holesterol ispod 200 mg/dl - što je niže od proseka za Amerikance - ali da i dalje ima nezdrave nivoe HDL ili LDL holesterola, kaže Laurence S. Sperling, MD,
Hipertenzija[uredi | uredi kod]
Hipertenzija - visok krvni pritisak je u korelaciji sa povećanjem rizika od nastanka PVB, kao i pridružene koronarne i cerebrovaskularne bolesti (sa mogućim infarktom srca i moždanim udarom).
Ostali faktori[uredi | uredi kod]
U razvoju periferna vaskularna bolesti u ostale faktore rizika uključučeni su:
- razni zapaljenski procesi arterija,
- izmenjene vrednosti prametara u krvi (C-reaktivni protein, homocistein i fibrinogen),
- životna dob (kod osoba starijih od 50. života),
- pol-osobe (osobe muškog pola su u većem riziku oboljevanja),
- podaci u ličnoj istoriji bolesnika (da su im roditelji bolovali od vaskularne bolesti, srčanog udara ili moždanog udara).
Klasifikacija[uredi | uredi kod]
Periferna arterijska bolest (PAB) je korišćen da opiše sve krvne sudove, uključujući karotidne, vertebralne, mezenterične, bubrežne, krvne sudove gornjih i donjih ekstremiteta i zato će u ovom tekstu biti posebno prikazana sledeća specifična vaskularna područja
- Bolest ekstrakranijalnih karotidnih i vertebralnih arterija
- Bolest mezenteričnih arterija
- Bolest renalnih (bubrežnih) arterija
- Arterijska bolest gornjih udova (UEAD)
- Arterijska bolest donjih udova (LEAD)
Faze u razvoju PAB[uredi | uredi kod]
Periferna vaskularna bolest se obično deli u nekoliko faza („Fontenovi nivoi“), uvedenih od strane Dr Rene Fontena (Dr René Fontaine) 1954.;[18]
- Prva faza - blaži bol u toku šetnje (klaudikacija-hramanje),
- Druga faza - teži bol u toku šetnje na relativno kraćim relacijama (intermitentna klaudikacija-hramanje),
- Treća faza - bol u toku mirovanja (ostale vrste bola),
- Četvrta faza - izumiranje tkiva (gangrena)
Klinička slika[uredi | uredi kod]
- Bol, (klaudikacioni intermitentni - hramanje), slabost, utrnolst i grčevi u mišićima u jednom ili oba obolela ekstremiteta, u početku samo u toku hodanja a kasnije i u toku mirovanja. Javlja se zbog smanjenog protoka krvi kroz sužene arterije, i izazvano je pojavom hipoksije.
- Skraćenje „hodne pruge“; koje je sa napredovanjem bolesti sve veće, sa čestim zastancima u toku hodanja do popuštanja bola i grčeva u mišićima
- Kožni čirevi;su česta pojava kod periferna vaskularna bolesti. Ove rane, ili ulceracija sporo ili nikako ne zarastaju.
- Promena boje kože, u vidu vidljivog plavetnila ili bledila.
- Promena temperatura kože, koja je niža od temperature kože u odnosu na ostale udove (hladni ekstremiteti, koji „metaforično“ najviše liče dodirivanju stakla na dnu frižidera.
- Smanjen rast dlaka i noktiju na pogođenim ekstremiteta česta je propratna pojava bolesti.
- Slab ili odsustan puls, distalno od promena na krvnim sudovima.
Dijagnoza[uredi | uredi kod]
Zastupljenost periferna vaskularna bolest je deset puta veća na arterijama donjih u odnosu na arterije gornjih udova a u dve trećine slučajeva udružena sa bolesti moždanih i srčanih arterija.
U ekstremitetetima postoji velika mogućnost razvoja kolateralne cirkulacije, tako da se simptomi javljaju relativno kasno, pa je primena rane dijagnostike od neprocenjive važnosti.
Intermitentna klaudikacija se dugo smatrala osnovnom manifestacijom periferna vaskularne bolesti. Međutim, sve je više studija koje potvrđuju da mnogi oboleleli od periferne vaskularne bolesti nemaju nikakve tegobe, dok drugi imaju simptome koji su drugačiji od intermitentne klaudikacije.[19]
Neinvazivno testiranje, merenjem ASPI (Ankle Systolic Pressure Index) - Indeks sistolnog pritiska na članku, klinički je standard za dijagnostikovanje periferne vaskularne bolesti. Prisusustvo periferne vaskularne bolesti se definiše kao ASPI manji od 0,90.[20][21][22]
U dijagnostici, PVB kao i u praćenju efekata lečenja koriste se;
- Test opterećenja,
- Test reaktivne hiperemije,
- Okluzivna venska pletizmografija,
- Dupleks i Traipleks sonografija,
- Magnetna rezonantna tomografija,
- Angiografija,
- Transkutano određivanje parcijalnog pritiska kiseonika,
- Laboratorijske analize.
Terapija[uredi | uredi kod]
Terapiji PVB zavisi od težine bolesti, što u njenom lečenju zahteva primenu sledećih metoda;
Konzervativna terapija[uredi | uredi kod]
- Odvikavanje od pušenja
Pušenje duvana je glavni uzrok periferne arterijske bolesti i moždanih udara, kod kojih se ona javlja oko 10 godina ranije nego kod nepušača. Prema podacima Američkog centra za kontrolu bolesti i prevenciju, bolesti krvnih sudova i srca iazvane pušenjem glavni su uzrok smrti u Sjedinjenim Državama, kod muškaraca i žena. Ovo udruženje takođe sugeriše da prosečan pušač umre gotovo sedam godina pre nepušača i da je zato odvikavanje od pušenja verovatno najvažniji korak ka smanjenju rizika za nastanak periferne vaskularne bolesti.
- Redovna fizička aktivnost
Posebno vežbe i redovna pešačenja pomaže širenju malih krvnih sudova, produžava hodnu prugu i smanjuje učestalost klaudikacija (grčeva).
- Fizikalna terapija i rehabilitacija
Primena ove metode reguliše:
- Metabolizam holesterola i triglicerida,
- Smanjuje zapaljenske promene i edeme,
- Veći protok krvi kroz mišiće,
- Razvoj kolateralnih krvnih sudova.
U zavisosti od telesne težine, nivoa lipida, krvnog pritiska i ostalih faktora rizika, preporučuje se odgovarajući dijetetski režim. Kod većine bolesnika može se primeniti neki od sledećih režima:
- Velika raznovrsnost unetih namirnica
- Restrikcija kalorija kod prekomerne težine (zastupljenost masti <30% kalorija),
- Ishrana sa dosta voća, povrća i ceralija,
- Ograničen unos alkohola (dnevno maksimalno jedna čaša vina, ili jedna čaša piva ili 30 ml žestokog pića)
- Manje od 5 gr./24. časa soli, kod hipertoničara,
- Ne više od 1/3 masti iz zasićenih izvora sa delimičnom supstitucijom sa poli i mononezasićenim mastima.
Lekovi[uredi | uredi kod]
- Lekovi kao što su aspirin, klopidogrel i statini, smanjuju holesterol i formiranje ugrušaka, mogu usporiti razvoj bolesti i pojavu komplikacija.
- Antihipertonici imaju za cinj da normalizuju povišen krvni pritisak (diuretici, beta blokatori, ACE inhibitori itd)
- Vazodilatatori (šire lumen krvih sudova i povećavaju njihov protok)
- Lekovi za lečenje šećerne bolesti (imaju za cilj korekciju nivoa šećera u krvi)
- Polivitaminska terapija
Hirurško lečenje[uredi | uredi kod]
Od hirurških metoda u lečenju periferne vaskularne bolesti primenjuju se;
- Rekonstrukcija obolelog segmenta arterije,
- Endarterektomija,
- Simpatektomija.
- Delimična amputacija (primenjuje se u poodmaklom stadijumu PVB, kada nijedna druga metoda lečenja ne daje rezultate).
Hiperbarična oksigeno terapija[uredi | uredi kod]
Kod periferne vaskularne bolesti, u čijoj osnovi poremećaja je tkivna ishemija, smanjeno snabdevanja kiseonikom može se kompenzovati HBOT. Brzina difuzije kiseonika iz krvi, kroz zid kapilara, u tkivnu tečnost i ćeliju, zavisi od razlike pritiska između krvne plazme i ćelije tkiva. Sumnju da kiseonik deluje vazokonstriktorno, opovrgla su mnoga istraživanja koja su dokazala da kiseonih na 2 bar-a ne deluje vazokonstriktorno sve dok se nedostatak kiseonika u tkivima ne popravi.
Primenom HBOT postiže se;
- povećan dovod kiseonika do hipoksijom ugroženih tkiva i ćelija,
- smanjuje nagomilavanje mlečne kiseline i drugih matabolita u mišićima,
- razvoj kolateralne cirkulacije,
- povećanje funkcionalne sposobnosti ekstremiteta.
U kombinaciji koja uključuju vazodilatatore, infuzije prostaglandina, simpatičku denervaciju, hirurške revaskularizacione procedure i rehabilitaciju HBOT daje izvrsne rezultate. U toku HBO tretmana, oslobađanje od bola postiže se obično već posle 6 seansi a dužina hoda bez tegoba povećava se u preko 90 % slučajeva. Kod arteriosklerotičnih ulceracije, zarastanje je postignuto u 50 % slučajeva nakon 10 do 30 HBO seansi.[23]
Primena HBOT kod PVB preporučuje se uvek kod I i II stepena, pre i post operativno kod III stepena, a kod IV stepena ukoliko ima izgleda na uspeh.
Komplikacije[uredi | uredi kod]
Najopasnija komplikacija periferne vaskularne bolesti je teška gangrana kao posledica ishemije koja dovodi do amputacije udova.
Studije na velikim grupama bolesnika sa klaudikacijom pokazale su da se gangrena udova, zbog koje je izvršena amputacija javlja kod 1,6% do 12,2% bolesnika, nakon 8,3 do 10 godina od dana dijagnostikovanja bolesti.[24][25]
Vidi još[uredi | uredi kod]
Izvori[uredi | uredi kod]
- ↑ ESC preporuke za dijagnozu i lečenje periferne arterijske bolesti. European Society of Cardiology (ESC), European Heart Journal (2011) 32, 2851-2906 verzija na srpskom Arhivirano 2014-01-01 na Wayback Machine-u Posećeno 17. 9. 2013.
- ↑ Hirsch AT, Haskal ZJ, Hertzer NR, et al.:(2005.)„Management of Patients With Peripheral Arterial Disease“[1] Arhivirano 2009-01-11 na Wayback Machine-uAmer.Coll.of Card.;, Pristupljeno 23. 5. 2009.(en)
- ↑ Shammas NW (2007). „Epidemiology, classification, and modifiable risk factors of peripheral arterial disease”. Vasc Health Risk Manag 3 (2): 229–34. DOI:10.2147/vhrm.2007.3.2.229. PMC 1994028. PMID 17580733.
- ↑ Peripheral arterial disease prevention and prevalence: study, Pristupljeno 22. maj 2009.(en)
- ↑ Collins TC, Petersen NJ, Suarez-Almazor M, Ashton CM. The prevalence of peripheral arterial disease in a racially diverse population. Arch Intern Med. Jun 23 2003;163(12):1469-74.
- ↑ Kroger K, Stang A, Kondratieva J, Moebus S, Beck E, Schmermund A, Mohlenkamp S, Dragano N, Siegrist J, Jockel KH, Erbel R. Prevalence of peripheral arterial disease—results of the Heinz Nixdorf recall study. Eur J Epidemiol 2006;21:279-285.
- ↑ Kannel WB, McGee DL. Update on some epidemiologic features of intermittent claudication: the Framingham Study. J Am Geriatr Soc 1985;33:13-18.
- ↑ Norgren L, Hiatt WR, DormandyJA, Nehler MR, Harris KA, Fowkes FGR. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). J Vasc Surg2007;45:S5-S67.
- ↑ Berliner JA, Navab M, Fogelman AM, et al. Atherosclerosis: basic mechanisms oxidation, inflammation, and genetics. Circulation 1995; 91: 2488-96.
- ↑ Criqui MH. Peripheral arterial disease—epidemiological aspects. Vasc Med 2001; 6 :3-7.
- ↑ Fowkes FG, Housley E, Riemersma RA, Macintyre CC, Cawood EH, Prescott RJ, Ruckley CV. Smoking, lipids, glucose intolerance, and blood pressure as risk factors for peripheral atherosclerosis compared with ischemic heart disease in the Edinburgh Artery Study. Am J Epidemiol 1992;135:331-340.
- ↑ Ingolfsson IO, Sigurdsson G, Sigvaldason H, Thorgeirsson G, Sigfusson N. A marked decline in the prevalence and incidence of intermittent claudication in Icelandic men 1968-1986: a strong relationship to smoking and serum choles- terol—the Reykjavik Study. J Clin Epidemiol 1994;47:1237-1243
- ↑ Steg PG, Bhatt DL, Wilson PW, D’Agostino R Sr, Ohman EM, Rother J, Liau CS, Hirsch AT, Mas JL, Ikeda Y, Pencina MJ, Goto S. Oneyear cardiovascular event rates in outpatients with atherothrombosis. JAMA2007;297:1197-1206.
- ↑ „Your Triglyceride Level”. What Your Cholesterol Levels Mean. American Heart Association., Pristupljeno 22. maj.2009.(en)
- ↑ Your Total Blood (or Serum) Cholesterol Level,[2] American Heart Association, Pristupljeno 25. 5. 2009.(en)
- ↑ LDL Cholesterol: „The Bad Cholesterol“, na WebMD,[3], Pristupljeno 27. 5. 2009. (en)
- ↑ High Cholesterol Risks: Top 2 Dangers, na WebMD, [4], Pristupljeno 27. 5. 2009.(en)
- ↑ Fontaine R, Kim M, Kieny R (1954). "Die chirugische Behandlung der peripheren Durchblutungsstörungen. (Surgical treatment of peripheral circulation disorders)" (in German). Helvetica Chirurgica Acta 21 (5/6): 499–533
- ↑ Rose GA. The diagnosis of ischemic heart pain and intermittent claudication in field surveys. Bull World Health Organ. 1962;27:645-658
- ↑ Barnes WR: Noninvasive diagnostic techniques in peripheral vascular disease.Am Heart J 1979; 241-258
- ↑ McDermott M, Greenland Ph, Kiang L., - Leg Symptoms in Peripheral Arterial Disease, JAMA,2001;286:1599-1606
- ↑ Hirsch AT, Criqui MH, Treat-Jacobson D, et al. Peripheral arterial disease detection, awareness, and treatment in primary care. JAMA 2001;286:1317-1324.
- ↑ Živković.M, izdavač. Hiperbarična i podvodna medicina.Beograd: HBO medical center ; Nauka, 1998. 251 str. ID=55440652
- ↑ Hughson WG, Mann JI, Garrod A. Intermittent claudication: prevalence and risk factors. Br Med J. May 27 1978;1(6124):1379-81
- ↑ Kannel WB, McGee DL. Update on some epidemiologic features of intermittent claudication: the Framingham Study. J Am Geriatr Soc. Jan 1985;33(1):13-8.
Spoljašnje veze[uredi | uredi kod]
- (en) Bolesti perifernih arterija (dijagnostika i lečenje) na sajtu Evropskog kardiološkog društva Arhivirano 2013-04-26 na Wayback Machine-u