Očni zoster
| Očni zoster | |
|---|---|
 | |
| Očni oblik zostera bez promena na vežnjači i rožnjači oka | |
| Specijalnost | Infektologija |
| Klasifikacija i eksterni resursi | |
| ICD-10 | B02 |
| ICD-9 | 053 |
| DiseasesDB | 29119 |
| MedlinePlus | 000858 |
| eMedicine | med/1007 derm/180 emerg/823 oph/257 ped/996 |
Očni zoster, očni herpes zoster lat. Herpes zoster ophthalmicus, engl. Ophthalmic zoster je kožni oblik infektivnog, virusnog oboljenja herpes zostera koji zahvata prvu granu kranijalnog živca trigeminusa (lat. n. trigeminusa).
Očni zoster se manifestuje bolnim, unilateralno grupisanim vezikulama na eritematoznoj osnovi, lokalizovanih na koži očnih kapaka, korena nosa, čela i poglavine (u pravcu prostiranja očnog živca), zapaljenjskim promenama u oku i otokom regionalnih limfnih žlezda .[1][2]
Etiologija[uredi | uredi kod]
Zoster, od grčke reči „zōstēr“, je zarazno virusno oboljenje koje uzrokuje varičela zoster (lat. Varicella-Zoster), isti onaj virus koji izaziva vodene boginje - varičelu, (lat. varicella).
Primarna infekcija se obično javlja u detinjstvu kada virusi uzrokuju vodene boginje kod dece svih uzrasta. Posle preležane bolesti, virusi se zadržavaju u ganglionima spinalnih živaca u latentnom (prikrivenom) stanju, iz koga mogu preći u reinfekciju, koja izbija (nakon inkubacije od 1-3 nedelje) u vidu grudnog, generalizovanog, hemoragično-gangrenoznog, ušnog ili genitalnog zostera. U okviru bilo kog od navedenih oblika zostara kao njegova komplikacija (ili samostalni oblik zostera) može se javiti očni ili oftalmični zoster, (lat. Herpes zoster ophthalmicus), koji prelaskom virusa na oči, može uzrokovati infekciju i vaskularne promene u oku, uz veđe, vežnjaču i rožnjaču i druge strukture oka.[3] Kod dece očni zoster se retko javlja. U 10-25% svih slučajeva očnog zostera, njegove posledice mogu biti razorne po čulo vida i uključuju; hronična zapaljenja oka, vizuelne poremećaje do gubitka vida, i jake bolove.[4][5][6][7][8]
Reaktivacija virusa varičele zoster iz latentnog (prikriveno) oblika najčešće se javlja u tzv. rizičnim grupama ili stanjima organizma:
- Starije osobe, [9]
- Osobe na imunosupresivnoj terapiji[10]
- Osobe izložene jakom psihičkom stresu, [9]
- Osobe sa narušenim imunskim sistemom (npr. oboleli oda HIV i SIDA infekcije) ili bolesnici sa malignitetom, [11][12][13][14][15][16][17][18][19][20][21][22][23]
- Osoba koje su bile u kontaktu ili su koristili lične predmete osoba obolelih od zostera u akutnoj fazi bolesti.
- Novorođenčad primarno izložena infekciji u materici majke ili na početku detinjstva, kada je normalan imunski odgovor organizma smanjen [9]

|
[[Datoteka:|295px| | |
Epidemiologija[uredi | uredi kod]
- U Sjedinjenim američkim državama primarna infekcije herpes virusom u više od 90% stanovništva javlja se u mladosti, a oko 100% Amerikanaca zarazi se do 60 godine života.[24]
- Od herpes zostera oboli oko 10-20% populacije,[25] sa godišnjom stopom učestalosti od 1,5 do 3,4 pacijenata na 1.000 ljudi.[26]
- Stopa učestalosti razboljevanja kod osoba bele rase u SAD je oko 131 na 100.000 osoba/godišnje.
- Prema Pavan-Langston'sovim podacima, na jedan milion obavljenih analiza podataka o herpes zosteru, godišnje se registruje oko 250.000 pacijenata, kod kojih se u daljem toku bolesti ispituje dalji razvoj očnog oblika zostera. U ovoj grupi kod oko 50% pacijenata se javljaju komplikacije kao posledica očnog zostera.
- Od 40.000 do 60.000 obolelih od očnog zostera, godišnje, 50% je imalo komplikacije na oku; 16% neurotropsku keratopatiju a 15% ostala teška oštećenja oka.[27]
- U očnom zosteru može se u oko 12% slučajeva javiti i Remzi Hant sindrom (engl. Ramsay Hunt Syndrome) [n 1] koji karakteriše pojava paralize mišića lica.[28]
- Učestalost zostera raste sa godinama,[9] verovatno zbog opšteg smanjenja funkcija imunskog sistema kao posledica starenja. Primarna infekcija varičelom nastaje u detinjstvu, a reaktivacije varičele ili herpes zoster se pre svega javlja kod zdravih, starijih odraslih osoba. Vrhunac učestalosti zostera je u sedmoj deceniji života (npr. učestalost bolesti među pojedincima starijim od 75 godina prelazi 10 slučajeva na 1.000 osoba/godišnje).[24]
... Sledeći podaci najbolje ilustruju uticaj starenja na incidenciju zostera prema podacima iz 1996 (koji se podložni mogućim promenama zbog starosti studije):[9]
- Osobe mlađe od 20 godina - 0,4-1,6 obolelih na 1000 osoba
- Osobe uzrasta od 20-50 godina - 2-3 obolela na 1000 osoba
- Osobe starije od 80 godina - 4,5-11 obolela na 1000 osoba...
- Ne postoji razlika učestalosti očnog zostera između polova.[29]
- Jedna studija sprovede u SAD pokazala je povećanu prevalencu bolesti kod žena nego kod muškaraca.[30]
Mortalitet/Morbiditet[uredi | uredi kod]
- U SAD, se godišnje bolnički leči 10.000 bolesnika sa varičela zoster virusom. U oko 100 bolesnika lečenje se završava smrtnim ishodom, kao sekundarna komplikacija nastala infekcijom varičela zoster virusom.
- Na morbiditet i mortalitet uglavnom utiče pad imuniteta; kod starijih osoba, hroničnih bolesnika (na primer, onih sa HIV ili AIDS infekcijom), osoba na imunosupresivnoj terapiji i osoba sa primarnom infekcijom virusom u materici majke ili u ranom detinjstvu. Rizik od herpes zostera je najmanje 15 puta veća kod osoba sa HIV infekcije u odnosu na one bez nje. Recidiv herpes zostera u obolelih od AIDS je prema brojnim studijama jao visok, oko 25% i značajno je veći u odnosu na manje od 4% kod ostalih imunološkim poremećajima.[29]
- Meningoencefalitis, mijelitis, paralize moždanih živaca, granulomatozni angiitis mogu dovesti do razvoja cerebrovaskularnog insulta.[31]
- Diseminovani zoster, koji se širi hematogenim putem (preko krvi) može da dovede do nastanka promena u više dermatoma kože i visceralnihm organima i smrtinog ishoda zbog encefalitisa, hepatitisa ili pneumonitisa.
- Sekundarne bakterijske infekcije, najčešće streptokokne ili stafilokokna, mogu nastati na mestu osipa[32] i izazvati duboke, ružne ožiljke.
- Postherpetična neuralgija [n 2] je bolna komplikacija herpes zostera mnogo češća kod pacijenata starijih od 50 godina.[33][34][35][36]
Patofiziologija[uredi | uredi kod]
Nakon primarne infekcije, varičela zoster virus dospeva do leđnog korena trigeminalnog gangliona (koji je analog leđnom korenu ganglija kičmene moždine, u koje dolaze senzorna vlakana iz ostalih delova tela), gde ostaje latentan do kraja života pacijenta.[37] Ovakvi uslovi omogućavaju da se nakon aktiviranje latentnog varičela zoster virusa javi erpucija kožnog ospina u jednom dermatomu pod nazivom herpes zoster ili zoster. Oblik herpes zostera kod bolesnici kod kojih promene zahvataju prvu granu trigeminalnog živca nazivamo očni zostar ili herpes zoster oftalmikus. Bolest je prvi opisao Hipokrat, međutin ni on ni drugi lekari nisu mogli da razjasne uzrok bolesti sve do pojave savremenih medicinskih imunohistohemijskih testova.[29]
Učestalost ili raspodala, dermatomskih [n 3] promena u herpes zosteru slična je centripetalnoj raspodeli početnih lezija u varičeli. Ovaj primer može da objasni, kasnije nastajenje i okolno širenje virusa tokom varičele iz inficiranih ćelija kože na završetke senzornih živaca i kasnijeg „uspona“ (dospeća) virusa do ganglija nervnog sistema. To takođe nagoveštava da zaražavanje ganglija najverovatnije nastaje hematogeno (preko krvi) tokom viremijske faze varičele i da je učestalost javljanja promena u određenom dermatomu u herpes zosteru određuje ganglije koje su najčešće izložena reaktiviranju stimulusa.

|
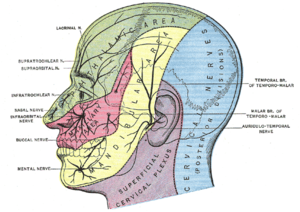
| |
Kada se „oslobodi“ iz trigeminalnog ganglion, varičela zoster virus (ljudska herpesvirus tip 3) „putuje“ prema prvoj (oftalmičkoj) grani trigeminalnog živca i nazocilijarnom živcu. Ovaj ogranak živca se potom deli na granu koja inervišu površinu kože oko oka i nosu do njegovog vrha. Ovaj proces (migracije virusa kroz živac) obično traje 3-4 dana dok virusne čestice ne stignu do nervnih završetka u koži. U toku svog puta kroz živac virus dovodi do perineuralnog (okolnog) i intraneural (unutrašnjeg) zapaljenja živca koje može da ošteti samo oko ili/i druge okolne strukture očnog dermatoma.[29]
U pacijenata sa amanjenim imunitetom, specifična antitela (imunoglobulina G, M i A), pojavljuju se mnogo brže i dostižu viši titar toku reaktivacije (herpes zoster), nego za vreme primarne infekcije.
Izgled kožne ospe izazvan herpes zosterom poklapa sa dubokom specifičnom varičela zoster proliferacijom T-ćelija. Uvećana produkcija Interferona-α se javlja sa rezolucijom herpes zostera. Pacijent posle preležanog zostera ima dugotrajan, poboljšan, imunski odgovor (imunitet) na varičela zoster virus.[38][39][40]
U očnom obliku zostera,[9] komplikacije na oku mogu biti posledica zapaljenjskih promena (npr.infiltartivne geneze; keratitis, ili vaskularne geneze; episkleritis/skleritis, iritis, ishemijski papilitis, orbitalni vaskulitis).[41][42][43][44][45][46][47][48][49] [50][51][52][53][54][55]
Klinička slika[uredi | uredi kod]
- Bolest počinje akutnom erupcijom grupisanih mehurića, najčešće unilateralno (jednostrano) u predelu prve grane trigeminalnog živca.
- Mehurići su u početku ispunjeni bistrim sadržajem, potom se brzo zamute;
- Najčešća lokalizacija promena je u oflamičkom dermatromu: predo oko očiju, nosa, čela i poglavine.
- Nekoliko dana pre pojave kožnih promena javljaju se senzacije u vidu: peckanja po koži i u očima, štipanja, fotofobije, žarenja do bolova različitog intenziteta
- Ponekad se može javiti samo segmentalna neuralgija sa promenama u očima bez kožnih promena (lat. Zoster sine herpete).
Diferencijalna dijagnoza[uredi | uredi kod]
| Kriterijumi | Bolest-poremećaj |
|---|---|
| Primarne bolesti - poremećaji [29] | Konjunktivitis • Skleritis • Abrazija rožnjače • Moždani udar • Krvarenje u mozgu • Ulkus rožnjače i ulcerozni keratitis • Glaukom oka • Subarahnoidalno krvarenje • Glavobolja • Toksoplazmoza • Migrena • Neuralgije trigeminusa • Iritis i uveitis • Meningitis • Neoplazme mozga |
| Ostali poremećaji -bolesti koje traba imati u vidu [29] | Bakterijski keratokonjunktivitis • Konjunktiviti izazvan hlamidijom • Alergijski konjunktivitis • Recidivirajuća erozija rožnjače • Toksični konjunktivitis • Gljivični keratitis • Nekroza rožnjače • Bolesti vezivnog tkiva • Optički neuritis • Okulomotorna paraliza • Lezije u mozgu (tumori, toksoplazmoza, apscesi) • Multipla skleroza |
Terapija[uredi | uredi kod]
Očni zoster zahteva hitnu terapiju lekovima koja obuhvata;
- Lokalno lečenje promena na koži,
- Primenu odgovarajućih analgetika, u zavisnosti od jačine i drugik karakteristika bola.
- Primenu oralnih antivirusnih lekova,
Tarapija aciklovirom (Zovirax), famciklovirom (Famvir) i valaciklovirom (Valtrex) značajno skraćuju trajanje znakova i simptoma i smanjuje pojavu i težinu komplikacija u očnom zosteru. Iako imaju značajan učinak na ublažavanje bola tokom akutne faze bolesti, ovi lekovi nemaju dejstvo na smanjenje učestalosti ili težinu postherpetične neuralgije. Sa terapijom antivirusnim lekovima treba započeti u toku 72 časa od nastanka promene na koži, jer sa nakon odložene primene, lečenja produžava a komplikacije javljaju češće,[56][57] (iako nema jasnih dokaza protiv primene antivirusnih lekova čak i posle 72 časa) Teoretski gledano, virusna infekcija se može sprečiti u bilo kom periodu pojave osipa, posebno ako se nove lezije javljaju u više faza. Famciklovir i valaciklovir (u dozi od 1000 mg dnevno) su se pokazali kao efikasniji lekovi od aciklovira u lečenju herpes zoster i smanjenjenju njegovih komplikacija.[58][59] Standardna dužina antivirusne terapije herpes zostera traje 7-10 dana. Iskustveno je pokazalo da lečenje rožnjače traje do 30 dana. Kod starijih osoba i osoba sa poremećajem imunskog sistema kao i kod ozbiljnijih komplikacija, kao što su promene na retini lečenje antivirusnim lekovima, može zahtevati intravensku i višemesečnu oralnu antivirusnu terapiju. - Lokalnu i opštu antibiotsku terapiju, u slučaju pojave sekundarne bakterijske infekcije.
- Lečenje promena na oku, kada je zbog otoka i refleksnog grčenja očnih mišića, ugrožena funkcija očnih kapaka i oka primenjuju se očne masti i rastvori koji terba da spreče isušivanje i eroziju rožnjače.
Mere prevencije[uredi | uredi kod]
Osobe sa očnim oblikom zostera mogu herpes viruse (izazivače ovčijih boginja) preneti drugim ljudima. Zato bolesnici sa zosterom treba da izbegavatju kontakt sa osobama koje nisu bolovali od varičele (posebno trudnicama), hroničnim bolesnicima (kao što su oboleli od raka ili AIDS-a), decom koja nisu preležala varičelu i drugim osobama sa narušenim imunskim sistemom. [60]
Napomene[uredi | uredi kod]
- ↑ Remzi Hant sindrom; (naziva se i Hantov sindrom i očni oblih herpes zoster) je herpes zoster infekcija genikularnog ganglion facijalnog živca (živca lica). Sindrom izaziva ponovno aktiviranje herpes zoster virus koji je prethodno u organizmu bolesnika izazvao varičelu. Karakteriše se paralizom mišića lica na istoj strani lica, kao infekcija.
- ↑ Postherpetična neuralgija; je bol koji traje duže od jednog meseca nakon povlačenja vezikularne ospe
- ↑ Dermatom; je deo kože koji je većim delom inervisan od jednog kičmenog živca
Vidi još[uredi | uredi kod]
Izvor[uredi | uredi kod]
- ↑ James, William D.; Berger, Timothy G.; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0.
- ↑ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0.
- ↑ Batetto M.,Fettich J., Mala dermatoverologija, Partizanska knjiga, Ljubljana, 1977, pp. 64-65.
- ↑ Ang LP, Au Eong KG, Ong SG. Herpes zoster ophthalmicus. J Pediatr Ophthalmol Strabismus. May-Jun 2001;38(3):174-6.
- ↑ Cockburn DM, Douglas IS. Herpes zoster opthalmicus. Clin Exp Optom. Mar-Apr 2000;83(2):59-64.
- ↑ Gurwood AS, Savochka J, Sirgany BJ. Herpes zoster ophthalmicus. Optometry. May 2002;73(5):295-302.
- ↑ Karbassi M, Raizman MB, Schuman JS. Herpes zoster ophthalmicus. Surv Ophthalmol. May-Jun 1992;36(6):395-410.
- ↑ Marsh RJ, Cooper M. Ophthalmic herpes zoster. Eye. 1993;7 (Pt 3):350-70.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 (en)Manolette R Roque, Barbara L Roque Herpes Zoster emedicine, Pristupljeno 17. 4. 2013.
- ↑ Benz MS, Glaser JS, Davis JL. Progressive outer retinal necrosis in immunocompetent patients treated initially for optic neuropathy with systemic corticosteroids. Am J Ophthalmol. Apr 2003;135(4):551-3.
- ↑ Chronister CL. Review of external ocular disease associated with aids and HIV infection. Optom Vis Sci. Apr 1996;73(4):225-30.
- ↑ Foster RE, Petersen MR, Neuss MN, et al. Progressive outer retinal necrosis syndrome in a lymphoma patient with good visual outcome. Am J Ophthalmol. Jul 2001;132(1):117-20.
- ↑ Hodge WG, Seiff SR, Margolis TP. Ocular opportunistic infection incidences among patients who are HIV positive compared to patients who are HIV negative. Ophthalmology. May 1998;105(5):895-900.
- ↑ Kezuka T. Immune deviation and ocular infections with varicella zoster virus. Ocul Immunol Inflamm. Mar 2004;12(1):17-24.
- ↑ Margolis TP, Milner MS, Shama A, et al. Herpes zoster ophthalmicus in patients with human immunodeficiency virus infection. Am J Ophthalmol. Mar 1998;125(3):285-91.
- ↑ Peck R, Gimple SK, Gregory DW, et al. Progressive outer retinal necrosis in a 73-year-old man: treatment with valganciclovir. AIDS. May 2 2003;17(7):1110-1.
- ↑ Purdy KW, Heckenlively JR, Church JA, et al. Progressive outer retinal necrosis caused by varicella-zoster virus in children with acquired immunodeficiency syndrome. Pediatr Infect Dis J. Apr 2003;22(4):384-6.
- ↑ Rao NA. Acquired immunodeficiency syndrome and its ocular complications. Indian J Ophthalmol. Jun 1994;42(2):51-63.
- ↑ Walton RC, Reed KL. Herpes zoster ophthalmicus following bone marrow transplantation in children. Bone Marrow Transplant. Jun 1999;23(12):1317-20.
- ↑ Yau TH, Butrus SI. Presumed bilateral herpes zoster ophthalmicus in an AIDS patient: a case report. Cornea. Nov 1996;15(6):633-4.
- ↑ Bert RJ, Samawareerwa R, Melhem ER. CNS MR and CT findings associated with a clinical presentation of herpetic acute retinal necrosis and herpetic retrobulbar optic neuritis: five HIV-infected and one non-infected patients. AJNR Am J Neuroradiol. Nov-Dec 2004;25(10):1722-9.
- ↑ Gariano RF, Berreen JP, Cooney EL. Progressive outer retinal necrosis and acute retinal necrosis in fellow eyes of a patient with acquired immunodeficiency syndrome. Am J Ophthalmol. Sep 2001;132(3):421-3.
- ↑ Neves RA, Rodriguez A, Power WJ, et al. Herpes zoster peripheral ulcerative keratitis in patients with the acquired immunodeficiency syndrome. Cornea. Sep 1996;15(5):446-50.
- ↑ 24,0 24,1 Liesegang TJ. Herpes zoster ophthalmicus natural history, risk factors, clinical presentation, and morbidity. Ophthalmology. Feb 2008;115(2 Suppl):S3-12.
- ↑ Liesegang TJ. Varicella-zoster virus eye disease. Cornea. Sep 1999;18(5):511-31.
- ↑ Ragozzino MW, Melton LJ, Kurland LT, et al. Population-based study of herpes zoster and its sequelae. Medicine (Baltimore). Sep 1982;61(5):310-6.
- ↑ (en) Experimental Drug RGN-259 Promotes Healing In Patients With Non-Healing Corneal Ulcers - Four Patients Treated Under "Compassionate Use" IND Medical News Today Arhivirano 2009-01-14 na Wayback Machine-u, Pristupljeno 24. novembar 2010
- ↑ (en)Charles Davis, Ramsay Hunt Syndrome MedicineNet, Pristupljeno 20. novembar 2010
- ↑ 29,0 29,1 29,2 29,3 29,4 29,5 (en)Maria M Diaz, Mark A Silverberg, Herpes Zoster Ophthalmicus Dec 10, 2009 emedicine, Pristupljeno 24. novembar 2010.
- ↑ Insinga RP, Itzler RF, Pellissier JM, Saddier P, Nikas AA. The incidence of herpes zoster in a United States administrative database. J Gen Intern Med. Aug 2005;20(8):748-53.
- ↑ Franco-Paredes C, Bellehemeur T, Merchant A, et al. Aseptic meningitis and optic neuritis preceding varicella-zoster progressive outer retinal necrosis in a patient with AIDS. AIDS. May 3 2002;16(7):1045-9.
- ↑ Atzori L, Ferreli C, Zucca M, et al. Facial cellulitis associated with Pseudomonas aeruginosa complicating ophthalmic herpes zoster. Dermatol Online J. Oct 15 2004;10(2):20.
- ↑ Argoff CE, Katz N, Backonja M. Treatment of postherpetic neuralgia: a review of therapeutic options. J Pain Symptom Manage. Oct 2004;28(4):396-411.
- ↑ Dahlmann A. Pain management in herpes zoster ophthalmicus. J R Soc Med. Jun 2000;93(6):334-5.
- ↑ Sra KK, Tyring SK. Treatment of postherpetic neuralgia. Skin Therapy Lett. Oct 2004;9(8):1-4.
- ↑ Zaal MJ, Völker-Dieben HJ, D'Amaro J. Risk and prognostic factors of postherpetic neuralgia and focal sensory denervation: a prospective evaluation in acute herpes zoster ophthalmicus. Clin J Pain. Dec 2000;16(4):345-51.
- ↑ Ritterband DC, Friedberg DN. Virus infections of the eye. Rev Med Virol. Oct 1998;8(4):187-201
- ↑ Ongkosuwito JV, Feron EJ, van Doornik CE, et al. Analysis of immunoregulatory cytokines in ocular fluid samples from patients with uveitis. Invest Ophthalmol Vis Sci. Dec 1998;39(13):2659-65.
- ↑ Kumano Y, Manabe J, Hamamoto M, et al. Detection of varicella-zoster virus genome having a PstI site in the ocular sample from a patient with acute retinal necrosis. Ophthalmic Res. 1995;27(5):310-6.
- ↑ Karlin JD. Herpes zoster ophthalmicus: the virus strikes back. Ann Ophthalmol. Jun 1993;25(6):208-15.
- ↑ Ahn M, Cho NC. Central retinal artery occlusion in herpes zoster ophthalmicus. J Pediatr Ophthalmol Strabismus. Mar-Apr 2002;39(2):123-4.
- ↑ Akpek EK, Gottsch JD. Herpes zoster sine herpete presenting with hyphema. Ocul Immunol Inflamm. Jun 2000;8(2):115-8.
- ↑ Berry-Brincat A, Von Lany H, Evans N. Scleromalacia as a complication of herpes zoster ophthalmicus. Eye. Apr 2003;17(3):449-51.
- ↑ Cunningham ET. Diagnosing and treating herpetic anterior uveitis. Ophthalmology. Dec 2000;107(12):2129-30.
- ↑ Foster CS, Sainz de la Maza M. The Sclera. New York, NY: Springer-Verlag; 1994.
- ↑ Meenken C, van den Horn GJ, de Smet MD, et al. Optic neuritis heralding varicella zoster virus retinitis in a patient with acquired immunodeficiency syndrome. Ann Neurol. Apr 1998;43(4):534-6.
- ↑ Mearza AA, Chan JH, Gair E, et al. Herpes zoster ophthalmicus presenting as contralateral disc swelling. Eye. Apr 2000;14 (Pt 2):251-2.
- ↑ Siverio Junior CD, Imai Y, Cunningham ET Jr. Diagnosis and management of herpetic anterior uveitis. Int Ophthalmol Clin. Winter 2002;42(1):43-8.
- ↑ Kawasaki A, Borruat FX. An unusual presentation of herpes zoster ophthalmicus: orbital myositis preceding vesicular eruption. Am J Ophthalmol. Sep 2003;136(3):574-5.
- ↑ Wang AG, Liu JH, Hsu WM, et al. Optic neuritis in herpes zoster ophthalmicus. Jpn J Ophthalmol. Sep-Oct 2000;44(5):550-4.
- ↑ Tabery HM. Corneal epithelial keratitis in herpes zoster ophthalmicus: "delayed" and "sine herpete". A non-contact photomicrographic in vivo study in the human cornea. Eur J Ophthalmol. Jul-Aug 2002;12(4):267-75.
- ↑ Tabery HM. Morphology of epithelial keratitis in herpes zoster ophthalmicus. A non-contact photomicrographic in vivo study in the human cornea. Acta Ophthalmol Scand. Dec 2000;78(6):651-5.
- ↑ Thean JH, Hall AJ, Stawell RJ. Uveitis in Herpes zoster ophthalmicus. Clin Experiment Ophthalmol. Dec 2001;29(6):406-10.
- ↑ Tranos PG, Ong T, Nolan W, et al. Posterior scleritis presenting with annular choroidal detachment as a complication of herpes zoster ophthalmicus. Retina. Oct 2003;23(5):716-7.
- ↑ Van der Lelij A, Ooijman FM, Kijlstra A, et al. Anterior uveitis with sectoral iris atrophy in the absence of keratitis: a distinct clinical entity among herpetic eye diseases. Ophthalmology. Jun 2000;107(6):1164-70.
- ↑ Cobo LM, Foulks GN, Liesegang T, et al. Oral acyclovir in the treatment of acute herpes zoster ophthalmicus. Ophthalmology. Jun 1986;93(6):763-70.
- ↑ Severson EA, Baratz KH, Hodge DO, Burke JP. Herpes zoster ophthalmicus in olmsted county, Minnesota: have systemic antivirals made a difference?. Arch Ophthalmol. Mar 2003;121(3):386-90.
- ↑ Tyring S, Engst R, Corriveau C, Robillard N, Trottier S, Van Slycken S, et al. Famciclovir for ophthalmic zoster: a randomised aciclovir controlled study. Br J Ophthalmol. May 2001;85(5):576-81.
- ↑ Colin J, Prisant O, Cochener B, et al. Comparison of the efficacy and safety of valaciclovir and acyclovir for the treatment of herpes zoster ophthalmicus. Ophthalmology. Aug 2000;107(8):1507-11.
- ↑ (en)Reference for What Is Herpes Zoster?[mrtav link]Šablon:Mrtva veza, Pristupljeno 17. 4. 2013.
Literatura[uredi | uredi kod]
- Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0.
- James, William D.; Berger, Timothy G.; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0.